Lidský papilomavirus neboli HPV je typ viru, který se může nakazit kontaktem s infikovanou osobou. Podle CDC ve Spojených státech je HPV nejčastější sexuálně přenosnou infekcí. U většiny sexuálně aktivních lidí je pravděpodobnější, že se v určitém okamžiku nakazí, i když mají málo sexuálních partnerů.
Co potřebujete vědět o HPV?
Existuje více než 100 typů lidského papilomaviru, z nichž 40 je sexuálně přenosných. Vzhledem k tomu, že některé z nich způsobují více komplikací než jiné, dělí se na nízkoonkogenní a vysoce onkogenní odrůdy.
Nízkoonkogenní kmeny velmi zřídka způsobují rakovinu děložního čípku, ale vedou k výskytu kožních a genitálních bradavic, které jsou léčitelné.
Vysoce karcinogenní odrůdy způsobují tvorbu abnormálních buněk v děložním čípku, konečníku, vagíně, vulvě, penisu, ústech a krku mnohem častěji než odrůdy s nízkou karcinogenitou. Neléčené změny mohou vést k rozvoji rakoviny.
Jaké jsou typy HPV?
HPV-16 je nejběžnější vysoce onkogenní kmen HPV. Lidé infikovaní HPV-16 obvykle nepociťují žádné zjevné příznaky, ale může způsobit změny ve struktuře děložního čípku. Celosvětově představuje 50 % případů rakoviny děložního čípku.
HPV-18 je další vysoce onkogenní varianta, která je rovněž asymptomatická. Celosvětově představuje 20 % případů rakoviny děložního čípku.
HPV virus, nejčastěji HPV-16, je zodpovědný za 95 % análních rakovin.
HPV-6 a HPV-11 jsou zase nízkoonkogenní odrůdy. Jsou zodpovědné za 90 % genitálních bradavic.
HPV-11 může také způsobit změny na děložním čípku.
Jak můžete získat HPV?
Každý, kdo měl sexuální kontakt, je vystaven riziku nákazy HPV. Mezi další rizikové faktory, které zvyšují pravděpodobnost nákazy HPV patří:
zvýšení počtu sexuálních partnerů,
nechráněný vaginální, orální nebo anální sex;
slabý imunitní systém; A
mít partnera s diagnózou HPV.
Při infekci vysoce onkogenním kmenem HPV existují také další faktory, které zvyšují pravděpodobnost, že infekce bude pokračovat a může se vyvinout v rakovinu:
- oslabený imunitní systém;
- přítomnost jiných pohlavně přenosných chorob, jako je herpes, kapavka a chlamydie;
- přítomnost zánětlivých onemocnění;
- v případě rakoviny děložního čípku – narození velkého počtu dětí a dlouhodobé užívání perorální hormonální antikoncepce;
- v případě rakoviny úst a krku – kouření;
- v případě rakoviny konečníku – anální sex.
Můžeme vyléčit HPV?
Na lidský papilomavirus (HPV) zatím neexistuje lék, ale je možné se zbavit jeho viditelných příznaků, jako jsou papilomy.
Odezní HPV sám?
U 70–90 % lidí s lidským papilomavirem infekce sama odezní. V těchto případech je onemocnění asymptomatické a nezpůsobuje zdravotní problémy.
Pokud však HPV imunitní systém neporazí, příznaky infekce by měly být léčeny. Za pozornost stojí mimo jiné genitální bradavice, které většinou nejsou rakovinné a objevují se několik týdnů či měsíců po kontaktu s partnerem infikovaným HPV. Rovněž by měly být léčeny prekancerózní léze, které jsou někdy spojeny s některými vysoce tumorigenními typy HPV.
Jak určit HPV?
Diagnózu HPV infekce provádí lékař na základě rozhovoru, vyšetření pacienta a studia příznaků a také cytologických, kolposkopických a histologických studií u žen.
Na HPV existují i podrobnější testy, tzv. HPV DNA a HPV mRNA testy, které mohou ženy nad 30 let využít v rámci prevence spolu s cytologickým vyšetřením. Oba testy HPV detekují vysoce karcinogenní varianty HPV, včetně variant HPV-16 a HPV-18. Testování HPV mRNA odhalí 5 variant papilomů a HPV DNA odhalí až 12.
V praxi se však v Polsku nejčastěji používá pouze cytologie a histologické vyšetření.
Při kontaktu s lékařem závisí výběr specializace na umístění lézí. To může být:
praktický lékař, terapeut, ORL – pro změny pozorované v krku;
gynekolog – v případě změn stavu souvisejících s ženskými pohlavními orgány;
androlog – v případě změn v mužských pohlavních orgánech;
proktolog – pro poškození análního kanálu.
Pokud si nejste jisti svým lékařem nebo potřebujete doporučení, kontaktujte svého praktického lékaře.
Proč by ženy měly mít pravidelné Pap stěry?
Hlavním účelem cytologie je identifikovat abnormální buňky v děložním čípku, které mohou být způsobeny HPV. Díky pravidelným vyšetřením lze v případě abnormalit zahájit léčbu již v rané fázi. To vám umožní zvýšit jeho účinnost a šance na úplné uzdravení.
Pamatujte, že pokud cytologie prokáže přítomnost abnormálních buněk, neznamená to, že se u ženy rozvine rakovina děložního čípku. Výsledek pouze ukazuje, že existuje pravděpodobnost rozvoje onemocnění v budoucnu, zvláště pokud je ženě diagnostikován vysoce onkogenní HPV faktor. Z tohoto důvodu stojí za to probrat výsledky a typ léčby se svým gynekologem.
Jak se zbavit HPV?
Je možné se zbavit HPV? Jak již bylo zmíněno dříve, většina lidí časem onemocní, protože jejich imunitní systém nefunguje správně. V současné době jsou však přenašeči viru, protože je přítomen v těle. Člověk může dokonce nakazit druhého, aniž by o tom věděl.
Pokud však virus nezmizí a objeví se charakteristické příznaky, je třeba zahájit léčbu.
Léčba viru HPV:
Vzhledem k nedostatku léků na lidský papilom poskytnutá léčba přímo řeší příznaky, které se vyskytují.
Existují dva typy léčby:
První z nich je méně invazivní s léky aplikovanými na postižená místa, jako jsou genitální bradavice.
Druhý typ zahrnuje:
- chirurgický zákrok,
- laserová terapie,
- elektrokoagulace a
- kryoterapie,
- které rychle eliminují změny.
Pokud je léčená žena těhotná nebo má podezření, že je těhotná, měla by to oznámit svému lékaři, protože tato informace ovlivní možnosti léčby.
Lze HPV vyléčit dietou?
Ne, to je nemožné, ale první studie vlivu stravy na průběh infekce již byly provedeny.
Studie z roku 2017 nenašla žádnou souvislost mezi stravou a vysoce tumorogenními variantami HPV. Bylo však pozorováno, že u mužů nedostatek vitaminu B12 snižuje možnost spontánního zotavení z nízkotumorogenních kmenů.
Studie z roku 2019 zase prokázala, že dodržování zásad středomořské stravy zabraňuje rozvoji vysoce karcinogenních variant HPV v rakovinu děložního čípku.
Je však třeba zdůraznit, že se zatím jedná o ojedinělé studie, které mohou být v příštích letech potvrzeny či vyvráceny, a ne o oficiální lékařská doporučení.
Lze HPV vyléčit přirozeně?
Vědecké experimenty ukázaly, že přirozené metody léčby HPV nemají žádnou účinnost. Vzhledem ke spontánnímu vyléčení HPV může být domnělá účinnost přírodních metod pouze náhoda.
Kdy se nechat očkovat proti HPV?
Očkování je vhodné provést před začátkem sexuální aktivity, tedy v dospívání, nejlépe mezi 9. a 12. rokem, nebo do 26. roku. Očkování sexuálně aktivních žen s dobrými cytologickými výsledky je možné. Čím dříve se imunizace provede, tím lépe. Očkovat již nakažené ženy není možné. Těhotenství je kontraindikací očkování.
Jiné země, například Spojené státy americké, také očkují dospívající chlapce, ale to ještě není standardem pro všechny země včetně Polska.
Dostupné typy vakcín proti HPV:
Stojí za to vědět, že v současné době jsou v Polsku dostupné 3 typy HPV vakcín: 2-valentní, 4-valentní a 9-valentní. Tato čísla ukazují, před kolika typy HPV vakcína chrání:
- 2valentní vakcína chrání proti variantám HPV-16 a HPV-18;
- 4valentní vakcína chrání proti variantám HPV-6, HVP-11, HPV-16, HPV-18;
- 9valentní vakcína chrání proti variantám HPV-6, HPV-11, HPV-16, HPV-18, HPV-31, HPV-33, HPV-45, HPV-52 a HPV-58;
Všechny typy vakcín jsou vhodné pro osoby starší 9 let.
Je vakcína proti HPV účinná?
Podle výzkumu se od roku 2006, kdy Spojené státy začaly doporučovat očkování proti HPV pro adolescenty obou pohlaví, snížil výskyt HPV o 64 %. To dokazuje účinnost vakcíny.
Další studie zase ukázaly, že 9valentní vakcína chrání 89–99 % proti HPV-6 a HPV-11 u lidí ve věku 9 až 26 let.
Jak se chránit před HPV?
Lidským papilomavirem se můžete nakazit orálním, vaginálním a análním sexem.
Mezi účinné metody prevence infekce lidským papilomavirem (HPV) patří:
- očkování žen proti HPV;
- provozování bezpečného sexu, to znamená správné používání kondomů pokaždé, když máte pohlavní styk;
- pravidlo nemít sex nebo být v monogamním vztahu;
- pravidlo je nemít sex, pokud máte viditelné genitální bradavice.
- Pamatujte, že vakcína nefunguje proti všem typům HPV, takže i ženy, které byly očkovány proti HPV, by měly pravidelně podstupovat Pap stěr.
Navzdory skutečnosti, že lék na lidský papilom ještě nebyl vyvinut, existuje naděje, že bude vytvořen. Zatím zbývá jen dodržovat pravidla prevence a v případě infekce léčit příznaky a řídit se dalšími doporučeními lékaře.
Pokud hledáte lékaře specializujícího se na léčbu HPV, pak je naše síť klinik připravena vám pomoci:
Vstup pro ženy:

Infekce lidským papilomavirem (HPV) je o 80% lidé, kteří jsou sexuálně aktivní. Nejčastěji on projde nezávisle a asymptomaticky, ale někdy může způsobit genitální bradavice a dokonce rakovinu. Je to HPV hlavní důvod rakovina děložního čípku u žen, stejně jako rizikový faktor mnoha dalších maligních nádorů, včetně mužů.
Je možné se nakazit HPV prostřednictvím domácích potřeb a na veřejných místech? Jaké typy HPV mohou vést k rakovině? Je možné vyléčit HPV? Jak se vyhnout infekci? Co je vakcína proti HPV a kdo by měl být očkován a kdy? Pokud jsem se nenechal očkovat dříve, než jsem začal být sexuálně aktivní, je příliš pozdě začít? Jaké vakcíny jsou dostupné v Rusku? Je pravda, že vakcína způsobuje neplodnost? Jak se nechat vyšetřit, abyste nepromeškali rakovinu děložního čípku?
Připravili jsme pro vás skvělého průvodce HPV, očkováním proti viru a screeningem rakoviny děložního čípku.
1. Co je to HPV a jak se jím můžete nakazit?
Lidský papilomavirus (HPV) je běžný virus, který může postihnout jak kůži, tak sliznice pohlavních orgánů, dutinu ústní a oblast kolem řitního otvoru.
Existuje více než 200 typů papilomavirů. HPV může způsobit výskyt bradavic (kondylomů) nebo vyprovokovat prekancerózní a maligní tkáňové změny.
K infekci virem nejčastěji dochází při sexu – vaginálním, orálním nebo análním, dotykem genitálií.
Většina případů primární infekce se vyskytuje před dosažením věku 25 let. Rizika reinfekce však přetrvávají, dokud člověk zůstává sexuálně aktivní. Odhaduje se, že 70 až 80 % sexuálně aktivních dospělých se nakazí alespoň jedním typem HPV.
HPV se však nepřenáší prostřednictvím předmětů v domácnosti nebo na veřejných místech. To znamená, že je nemožné chytit virus například v bazénu, vířivce, přes záchodové prkénko nebo společné nádobí.
Infekce HPV je asymptomatická. Ale virus působící na tkáňové buňky v nich může aktivovat patologické procesy.
Dobrou zprávou je, že v 70–90 % případů HPV vymizí sám do dvou let, aniž by způsobil bradavice, kondylomy nebo rakovinu. Některé kmeny viru však mohou někdy zanechat poškozenou tkáň, což vede k vážným následkům.
2. Jaké typy HPV mohou vést k rakovině?
HPV se dělí na typy s vysokou a nízkou onkogenitou, tedy schopnost vyprovokovat rozvoj rakoviny.
Kmeny 6 a 11 tedy vyvolávají výskyt genitálních bradavic na genitáliích, ale nezpůsobují rakovinu. Tyto typy způsobují především estetické nepohodlí.
Nejnebezpečnější jsou kmeny, které mají vysoké riziko vzniku zhoubného nádoru. Za onkogenní je považováno 12 typů papilomaviru – 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59. Nejnebezpečnější jsou uznávány 16,18 a 45 typů. Také kmen 68 je klasifikován jako potenciálně nebezpečný, schopný způsobit rakovinu.
K rozvoji prekancerózních lézí nebo nádorů dochází, když se imunitní systém nedokáže sám zbavit HPV. V průběhu času může virus vyvolat tkáňové změny – přeměnu normálních buněk na abnormální. Tak vzniká dysplazie, takzvaný prekancerózní stav.
Pokud nejsou patologické změny v tkáních diagnostikovány včas a léčba není zahájena, pak dysplazie postupně degeneruje do maligního nádoru.
U žen mohou onkogenní typy HPV vést k rakovině děložního čípku. Jedná se o zhoubný nádor, který vzniká v důsledku změn buněk (dysplazie) na povrchu děložního čípku a jejich mutací.
Podle WHO bylo v roce 2020 celosvětově hlášeno 604 tisíc nových případů onemocnění. Rakovina děložního čípku je čtvrtou nejčastější rakovinou u žen.
V 99 % případů, tedy téměř vždy, Příčinou vývoje maligních nádorů děložního čípku je papilomavirus.
Také v 30-40% případů může HPV způsobit rozvoj rakoviny vulvy a v 80% případů – rakoviny pochvy.
pro muže onkogenní kmeny také nebezpečné a způsobit rakovinu penisu a šourku. U mužů i žen může HPV vést k rozvoji maligních nádorů hráze, análního kanálu, krku, hlavy, hrtanu a dutiny ústní.
3. Je možné vyléčit HPV?
Na policích lékáren najdete léky, které slibují, že vás zbaví viru. Například imunomodulátory, antivirotika, léky na bázi polysacharidů a další. Formy uvolňování se pohybují od tablet, mastí až po rektální čípky. Cena – od 200 rublů do několika tisíc za jednotku.
Ale dnes neexistuje žádná doporučená a prokázaná účinná medikamentózní terapie HPV.
co potom dělat?
Nejčastěji virus prochází sám, aniž by měl čas poškodit člověka, ale v některých případech jeho působení vede k patologickým změnám. To platí pro neonkogenní i onkogenní kmeny.
Ale zbavení se HPV nezaručuje opětovnou infekci. To znamená, že riziko vzniku rakoviny zůstává.
Pokud se na genitáliích objeví kondylomy (nebo bradavice) a způsobují estetické nepohodlí, může ošetřující lékař navrhnout jejich odstranění. Například chirurgická metoda, tekutý dusík, elektrická kauterizace, speciální chemický roztok nebo krém na předpis – metodu je třeba konzultovat s lékařem.
Bradavice nezpůsobují rakovinu a ve většině případů samy odezní.
4. Je možné se nákaze HPV vyhnout?
Existuje jen jeden způsob, jak se se 100% zárukou nenakazit HPV – zdržet se sexu do konce života. Ale to je spíše škodlivá rada než užitečná.
Nejbezpečnější a nejúčinnější způsob, jak se chránit před onkogenními kmeny a před kmeny, které způsobují kondylomy, je očkování proti lidskému papilomaviru. Dokáže výrazně snížit riziko téměř všech typů rakoviny spojených s HPV, a zejména rakoviny děložního čípku.
Účinnost ochrany proti infekci onkogenními viry tak dosahuje 90% a proti rozvoji cervikální dysplazie – 85%.
Na celém světě bylo vyvinuto šest vakcín proti HPV:

Léky neobsahují živé biologické produkty ani DNA samotného viru, takže nejsou schopny člověka nakazit a způsobit onemocnění. Neobsahují ani antibiotika ani konzervační látky.
Vakcína obsahuje částice podobné viru. Jakmile se dostanou do těla, nutí imunitní systém k produkci vhodných protilátek. Protilátky jsou proteinové molekuly imunitního systému, které jsou určeny k boji s konkrétním patogenem. Pokud se setkají s virem, protilátky rozpoznají jejich cíl a zničí ho.
Také kvůli snížení rizika infekce doporučeno:
- Při pohlavním styku používejte kondom. Nelikviduje, ale výrazně snižuje přenos viru.
- Pokud je to možné, vyhněte se mnoha sexuálním partnerům.
5. Kdo by se měl nechat očkovat a kdy?
Vakcína se doporučuje všem – ženám i mužům. Existuje názor, že chlapci nemusí být očkováni, ale není to pravda. Mají také riziko vzniku zhoubných nádorů pohlavních orgánů, hlavy, krku a hrtanu. Také muži, stejně jako ženy, pokud mají virus, šíří ho.
Proto se doporučuje podat první dávku vakcíny ve věku 9-12 let, před začátkem sexuální aktivity.
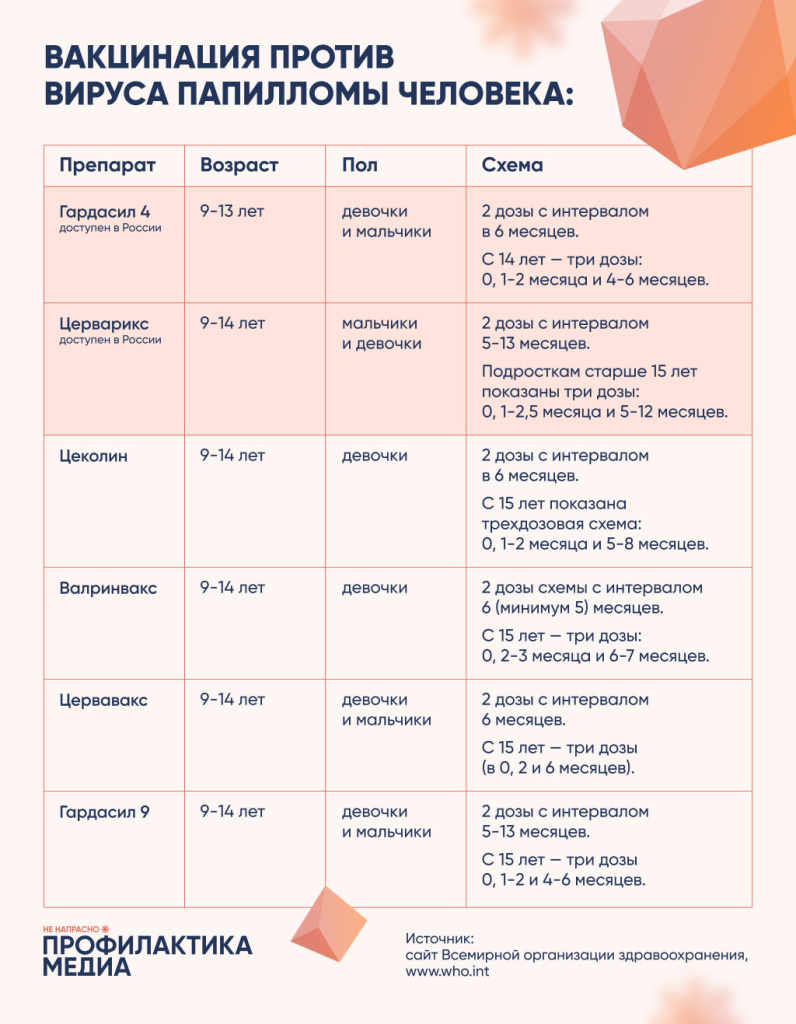
V prosinci 2022 WHO aktualizovala svá doporučení ohledně očkování. Ukázaly to studie mezi dívkami ve věku 15-20 let stačí jedna dávka vakcínyke spuštění imunitní reakce a vytvoření ochrany proti viru. Tato skupina subjektů vykazovala nižší hladiny protilátek ve srovnání se skupinou očkovanou dvěma a třemi dávkami, ale rozdíl není velký: bez ohledu na počet dávek vakcíny je ochrana více než 90%. Prioritou však stále zůstávají dvoudávkové a třídávkové imunizační režimy.
6. Pokud jsem se nenechal očkovat dříve, než jsem začal být sexuálně aktivní, je příliš pozdě začít?
Nejúčinnější období pro očkování proti rakovině je období před začátkem sexuální aktivity. Poté je imunizace považována za méně účinnou. To je způsobeno skutečností, že většina lidí v tomto věku již měla pohlavní styk a mohla být infikována HPV. Je však vzácné, aby se sexuálně aktivní člověk nakazil všemi kmeny viru najednou. Většina lidí se proto stále může nechat očkovat.
Vakcína se nezbaví žádného typu viru, pokud je již přítomen, ale poskytne ochranu proti nebezpečným kmenům, na které je zaměřena a jimiž člověk není infikován.
Před očkováním se musíte objednat se svým lékařem. Při konzultaci odborník zhodnotí rizikové faktory infekce a vhodnost očkování. Například vakcína proti HPV může být doporučena lidem, kteří jsou sexuálně aktivní s různými partnery. Pokud je člověk v monogamním vztahu (s jedním partnerem), pak jsou rizika infekce mnohem nižší.
Pomáhá identifikovat onkogenní kmeny v genitálních tkáních HPV test. Jedná se o stěr, který se odebírá z povrchu děložního čípku stejným způsobem jako při Pap testu. Neexistují žádné další speciální testy k detekci viru.
7. Jak očkovat v Rusku?
Na začátku roku 2023 byly v Rusku registrovány dvě vakcíny proti HPV:
- Gardasil 4 (USA) – chrání před kmeny 16, 18 (vysoce onkogenní), 6, 11 (způsobující bradavice).
- Cervarix (Belgie) – jeho ochrana je zaměřena na dva typy virů – 16, 18.
Pokud žijete v jiné zemi, poraďte se se svým lékařem o tom, jak se nechat očkovat. Můžete se nechat očkovat jakýmkoli dostupným lékem.
8. Kde mohu získat vakcínu? Kolik to bude stát?
Očkování proti HPV zatím není zahrnuto v národním kalendáři preventivních očkování v Rusku. Jeho zařazení do národního kalendáře se plánuje v roce 2024.
Dnes existují dvě možnosti očkování:
Očkování se provádí jak na soukromých klinikách, tak ve státních institucích. V průměru obě drogy v Rusku stojí 9-12 tisíc rublů na dávku. Celý očkovací kurz stojí v průměru 30-40 tisíc rublů. Pokud vakcína není k dispozici na klinice, můžete se svým ošetřujícím lékařem projednat otázku nezávislého nákupu léku v lékárně, pravidla pro jeho skladování a dodání do ošetřovny.
- Druhá možnost je zdarma, dostupná pouze pro děti.
Některé regiony mají svůj vlastní regionální program boje proti rakovině, který zahrnuje imunizaci na úkor rozpočtových prostředků.
V roce 2021 se mohli zdarma nechat očkovat obyvatelé 21 krajů. Mezi nimi: Moskva, Moskevská oblast, Orenburgská oblast, Permská oblast, Saratovská oblast a další. Plánuje se také zavedení očkovacích programů proti HPV v řadě regionů: například v regionech Kabardino-Balkaria (KBR), Karélii, Brjansku, Magadanu, Samaře.
Zda program funguje ve vašem regionu, se vyplatí ověřit u krajského ministerstva zdravotnictví, na klinice v místě vašeho bydliště nebo ve škole, kam dítě chodí.
9. Mohou se nechat očkovat těhotné a kojící ženy?
Vakcína se nedoporučuje těhotným ženám, protože je zapotřebí další výzkum. Ale již existují důkazy, že na základě výsledků 16 velkých klinických studií, kterých se zúčastnilo více než 25 tisíc těhotných žen, nebyl zjištěn žádný negativní vliv vakcíny na zdraví dítěte ani výsledek těhotenství.
Pokud je však žena těhotná, doporučuje se očkování odložit, dokud porod neustoupí. Ale pokud byla dávka vakcíny podána v době, kdy dívka o svém těhotenství nevěděla, pak není třeba panikařit. Vakcína nebude mít žádné negativní důsledky.
Co se týče kojení, vakcína podaná v tomto období nemá negativní vliv na zdraví matky a dítěte.
10. Je pravda, že vakcína způsobuje neplodnost?
Ne, je to mýtus. Velké množství studií prokázalo, že mezi očkováním a plodností neexistuje žádná souvislost. Ale samotná rakovina děložního čípku a některé typy léčby, zejména v pozdějších fázích, mohou vést k neschopnosti otěhotnět nebo donosit dítě.
Nejsprávnější způsob je zabránit rozvoji rakoviny prostřednictvím očkování a screeningu.
11. Jak si nenechat ujít rozvoj rakoviny děložního čípku?
Růst nádoru v časných stádiích je asymptomatický, takže je obtížné ho detekovat. První příznaky se mohou objevit až po několika letech. Například:
- Vodnatý nebo krvavý vaginální výtok. Mohou být hojné a mohou mít nepříjemný zápach.
- Vaginální krvácení po pohlavním styku, mezi menstruacemi nebo po menopauze.
- Menstruace, které mohou být silnější a trvají déle než obvykle.
Aby nedošlo k rozvoji onemocnění, doporučuje se všem ženám, které jsou sexuálně aktivní, podstoupit speciální gynekologická vyšetření.
Screening zahrnuje vyšetření u gynekologa и odběr stěru na onkocytologii – cytologické vyšetření s barvením Papanicolaou, Pap test. Umožňuje detekovat abnormální, prekancerózní a rakovinné buňky v tkáni děložního čípku již v raných stádiích.
Pokud analýza odhalila dysplazii, další akce závisí na stupni její závažnosti. V některých případech je přípustné pozorovat, v jiných případech lékař navrhne konizaci – odstranění oblasti děložního čípku s abnormálními buňkami.
Další metodou screeningu je HPV test.
Screening je indikován u všech žen od 21 do 65 let. Může se skládat z:
- Pap test (stěr na onkocytologii) – každé 3 roky od 21 do 65 let;
- Pap test – každé 3 roky od 21 do 29 let;
- HPV test + Pap test – od 30 do 65 let každých 5 let.
V Rusku lze Pap test provést od 18 do 64 let jednou za tři roky v rámci lékařské prohlídky (podle povinného zdravotního pojištění).
Užitečné odkazy:
- Velká část o rakovině děložního čípku v referenční knize Onco Wiki
Vědeckým redaktorem článku je onkolog-chemoterapeut Andrey Isaev-Apostolov
















