Lékařský název pro tento jev je leukonychie a její projev na nehtech se nejčastěji neukáže jako důsledek vážného onemocnění.
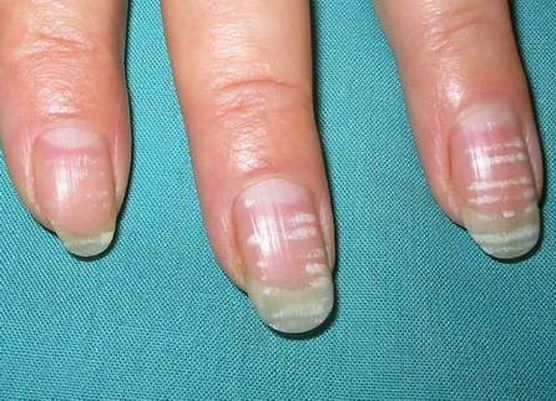
Bílé skvrny se mohou lišit ve vzhledu: tenké tečky, široké čáry, linie protínající nehet nebo jednotlivé široké skvrny.
Příčiny bílých skvrn na nehtech
1) Alergická reakce
Alergická reakce na složky laku na nehty, lesku, tužidla nebo odstraňovače.
2) Plíseň nehtů (onychomykóza)
Když se objeví bílá povrchová onychomykóza, prvním příznakem infekce mohou být malé bílé tečky na nehtu. Typicky infekce postupně postihuje celý nehet a šíří se do nehtového lůžka. Nehty na nohou se navíc mohou vrstvit a pak ztloustnout a lámat.
3) Poškození nehtu
Nejčastější příčinou bílých skvrn je poškození nehtového lůžka, ke kterému může dojít při píchnutí, úderu nebo přiskřípnutí nehtu nebo prstu. Nehtové lůžko může poškodit i častá manikúra, pedikúra, používání gelových nebo akrylových nehtů. Poškození základny nehtu může způsobit, že se při růstu nehtu objeví bílé tečky a skvrny. Ale protože doba růstu nehtu je dlouhá, může být obtížné nezávisle spojit poškození s následnými projevy. Některá poškození se mohou objevit až po 4 týdnech.
4) Недостаток минералов
Nedostatek minerálů, jako je zinek a vápník v těle, může způsobit vznik bílých skvrn.
Nejvzácnější příčiny bílých skvrn na nehtech: srdeční onemocnění, špatný zdravotní stav, selhání jater nebo ledvin, lupénka nebo ekzém, zápal plic, otrava arsenem.
diagnostika
Pokud se bílé skvrny objevují zřídka a nejpravděpodobnější příčinou je zranění, pak není nutné navštěvovat lékaře.
Если пятна постоянно присутствуют на ногтях или их становится больше, то стоит проконсультироваться со специалистом. Большинство причин, вызывающих белые пятна, легко устранимы при должной диагностике.
Na vaší schůzce vám lékař prohlédne nehty, ale i ruce nebo nohy. Na základě vyšetření se předpokládá diagnóza a v případě potřeby jsou předepsány další testy a léčba.
Léčba
Léčba přímo závisí na příčině bílých skvrn. V případě alergické reakce přestaňte používat laky, gely atp. V případě plísní použijte vhodná antimykotika. Poranění nehtů vyžaduje čas na hojení a preventivní opatření.
Autor publikace: Betechtin Michail Sergejevič, dermatovenerolog, kandidát lékařských věd.
Chcete-li si domluvit schůzku s odborníkem, zavolejte do jednotného kontaktního centra v Moskvě +7 (495) 775 75 66, využijte službu online objednávek nebo kontaktujte recepci kliniky.
služby
- Analýza demodexu
- Dermatolog-onkolog
- Dermatolog
- Zavolejte dermatologa k vám domů
- Volání dětského dermatologa k vám domů
- Plíseň nehtů u dítěte
- Dermatoskopie krtků
- Kryoterapie obličeje
- Laserové odstranění keratomů
- Laserové odstranění nádoru
- Léčba alergické dermatitidy
- Léčba alergické dermatózy
- Léčba atopické dermatitidy
- Léčba bradavic u dětí
- Léčba křečového ekzému
- Léčba vitiliga u dětí
- Léčba oparu u dětí
- Léčba demodikózy
- Léčba dyshidrotického ekzému
- Léčba a prevence vypadávání vlasů
- Léčba lišejníkového planusu
- Tine versicolor léčba
- Léčba papilomů
- Léčba plochých bradavic
- léčbu lupénky
- Léčba růžovky
- Léčba seboroické dermatitidy
- Léčba seboroické dermatitidy u dětí
- Léčba svrabu
- Léčba ekzém
- Léčba ekzému u dětí
- Mykózy kůže, rukou a nohou
- Pityriasis versicolor u dětí
- Svrab
- seboroický ekzém
- Odstranění bradavice
- Odstranění dusíku bradavicemi
- Laserové odstranění bradavice
- Odstranění bradavic u dětí
- Odstranění keratomů dusíkem
- Odstranění keratomu
- Odstranění molluscum contagiosum
- Odstranění genitálních bradavic
- Odstranění plantárních bradavic
- Odstranění plantárních bradavic
- Laserové odstranění znamének
- Odstranění krtků u dětí
- Chirurgické odstranění krtků
- Fototerapie obličeje

Tato stránka neposkytuje žádná prohlášení ani záruky, výslovné ani předpokládané, týkající se úplnosti, přesnosti, platnosti nebo vhodnosti obsahu tohoto blogu pro jakýkoli konkrétní účel. Ohledně jakýchkoli lékařských a zdravotních diagnóz a léčebných postupů se prosím poraďte se svým lékařem. Informace na tomto blogu by neměly být považovány za náhradu konzultace s lékařem.





- 19.08.2021/8/XNUMX komentáře: XNUMX
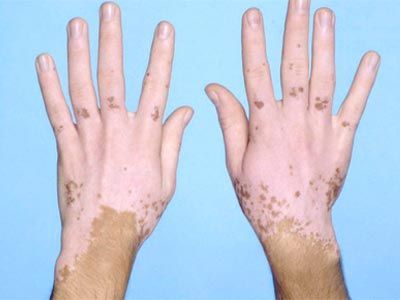

➦ Vitiligo ➦ Lichen versicolor ➦ Mycosis cutis ➦ Atopická dermatitida ➦ Bílé pihy (milie) ➦ Hypomelanóza (sluneční skvrny) ➦ Tuberózní skleróza ➦ Závěr Existuje mnoho stavů, které způsobují bílé skvrny na kůži u dětí i dospělých. Velmi často nejsou žádné příznaky a tyto útvary nepředstavují žádnou hrozbu, ale existuje řada vážných onemocnění, která se mohou objevit i jako bílé skvrny. O jaké patologie se jedná? Jak je léčit a v jakém případě byste se měli poradit s lékařem? Přečtěte si článek až do konce a dozvíte se to.

Vitiligo
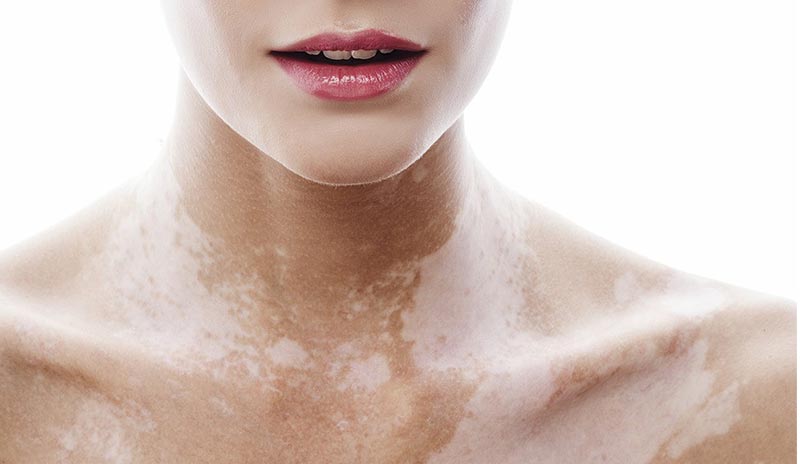
Vitiligo je kožní onemocnění s charakteristickými, jasně definovanými, hladkými velkými a malými bílými suchými skvrnami různých tvarů, které se mohou časem zvětšovat. Mezi populací je výskyt vitiliga 1 %, na věku a pohlaví nezáleží, patologii lze zjistit u dítěte od narození nebo získanou v průběhu života. Existuje řada teorií výskytu vitiligo skvrn, mezi nimiž se rozlišují následující:
- autoimunitní. V důsledku autoimunitních efektorových mechanismů dochází k smrti melanocytů. Imunosupresiva jsou široce populární při léčbě vitiliga tohoto původu.
- neurogenní. V tomto případě dochází ke smrti melanocytů v důsledku zvýšené aktivity sympatického nervového systému. Tuto teorii potvrzuje zhoršení vitiliga při vystavení stresovým situacím.
- Porušení redoxních procesů. Zde je smrt melanocytů spojena se zvýšenou citlivostí na oxidační stres v důsledku přítomnosti patologických prekurzorů melaninu.
- Snížená adheze melanocytů. Inhibice melanocytů nastává v důsledku procesů narušení adheze, což vede k jejich selhání.
- Nová “komplexní” teorie. Je založen na melanocytární depleci, spojené s kombinací všech výše uvedených možností. Defekt adheze melanocytů je podle nové teorie geneticky podmíněný a projevuje se vlivem stresových faktorů.
Možnosti léčby bílých skvrn u vitiliga
Ke zlepšení melanogeneze se používají následující prostředky:
➦ Kalcipotriol (Daivonex mast) je syntetický analog vitaminu D pro lokální použití. Pomáhá inhibovat proliferaci keratinocytů a urychluje jejich zrání. Obsahuje také topický steroid, který má lokální protizánětlivé a imunosupresivní účinky.
➦ Lokální imunomodulátory – takrolimus (Protopic mast) a pimekrolimus (Elidel krém) nejen stimulují T-lymfocyty, ale také zmírňují zánětlivý proces.
Důležité! Terapie Protopicem nebo Elidelem by měla být pouze krátkodobá. Jejich užívání je zakázáno dětem do 2 let a s oslabeným imunitním systémem.
➦ Enzymové přípravky katalázy pro lokální použití pomáhají normalizovat funkce melanocytů.
➦ Fototerapie, jejímž mechanismem je aktivace ultrafialovými paprsky reakce mezi keratinocyty a molekulami fotosenzibilizujících látek, která inhibuje proliferační mechanismy v buňkách bazální vrstvy kůže.

versicolor
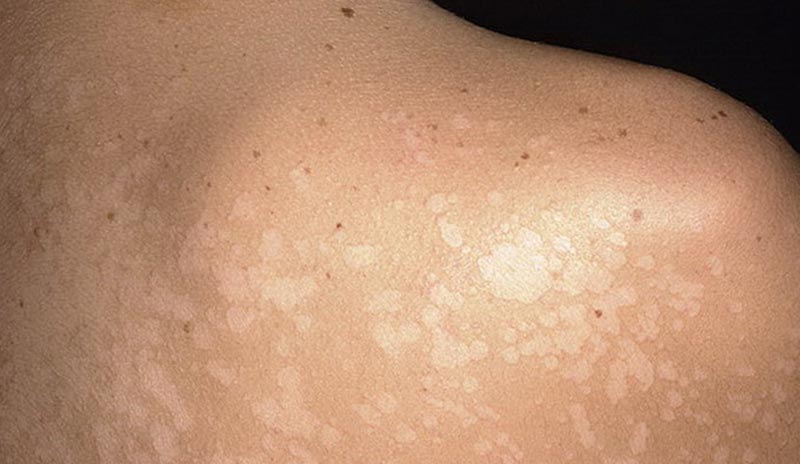
Projev pityriasis versicolor (pityriasis versicolor) začíná tvorbou malých žlutorůžových skvrn s červeným okrajem nezánětlivého charakteru kolem vlasových folikulů. Pod vlivem ultrafialových paprsků se šupiny odlupují, což má za následek vznik oblastí depigmentace. Skvrny svědí a tvoří drsné, drsné šupiny malého průměru ve tvaru otrub, odtud název „pityriasis versicolor“. Kvůli současné přítomnosti hyper- a hypopigmentovaných oblastí se onemocnění nazývá „lichen versicolor“.
Typickou lokalizací bílých skvrn je hrudník, dlaně, předloktí, záda, ramena, břicho, kůže paží a nohou a dokonce i podpaží. Inverzní forma může ovlivnit i záhyby těla.
Lichen versicolor se vyskytuje u 10 % světové populace, ženy jsou postiženy poněkud častěji než muži a touto nemocí jsou postiženi i kojenci. Hlavními patogeny jsou kvasinkovité houby druhů Pityrosporum orbiculare, M. globosa, M. sympodialis, M. Slooffiae.
Možnosti léčby
K léčbě lichen versicolor se nejčastěji používají:
✔ 2% krém nebo šampon obsahující protiplísňovou složku ketokonazol Mycozoral;
✔ 1% krém Exoderil.
Krém se aplikuje na postižená místa 1-2x denně po dobu 2-3 týdnů, šampon na mytí pokožky hlavy se používá 1x po dobu 5 dnů.
U komplikovaných chronických a recidivujících forem a také malasseziové folikulitidy je lokální terapie bílých skvrn doplněna systémovou léčbou itrakonazolem 0,1 g 2x denně po dobu 7 dnů.

Mykóza kůže
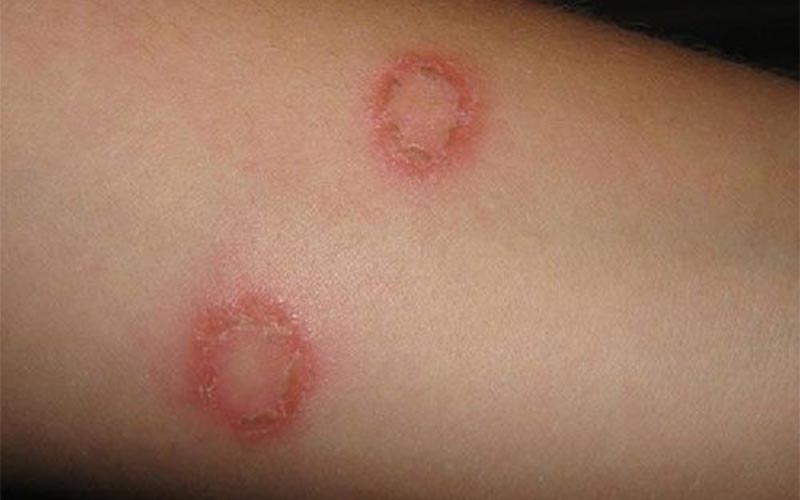
Kožní infekce způsobené houbami jsou považovány za nejčastější mezi infekčními dermatózami. Existuje obrovské množství mykóz, mezi nimi keratomykóza, dermatofytóza, kandidóza a také mykózy, které postihují hluboké vrstvy kůže.
Jedna z možností – dermatofytóza (atletická noha, favus, trichofytóza, imbrikovaná mykóza atd.) – je doprovázena tvorbou růžově-červených prstencových skvrn s vyvýšenými, šupinatými okraji, které při periferním růstu ve středu zbělají . Toto onemocnění způsobují patogenní houby rodu Trichophyton, Microsporum a Epidermophyton. Ve většině případů jsou nohy a velké záhyby kůže ovlivněny červeným okrajem.
Možnosti léčby
U akutních zánětlivých procesů jsou indikovány lotiony 1-2% roztok resorcinolu, 0,05-0,1% roztok chlorhexidin diglukonátu, v komplikovaných případech je třeba použít aerosoly s obsahem kortikosteroidů a antibiotik. V budoucnu se používají roztoky anilinových barviv, masti s antifungálními látkami a antihistaminika.
Klasifikace moderních prostředků proti bílým skvrnám u mykóz (pro vnější a vnitřní použití):
1. Jodové přípravky a peroxidy: jodid draselný – pro vnitřní použití, roztoky jódu a peroxidu vodíku – pro vnější použití.
2. Antifungální antibiotika (griseofulvin, polyenová antibiotika (Amphoglukamin, Levoridon, Mycoheptin, Nystatin).
3. Azoly: isokonazol, ketokonazol, metronidazol.
4. Allylaminy – naftifin, terbinafin.
5. Morfoliny: amorolfin (Loceryl).
6. Flucytosin (Ancotil).
7. Cyklopiroxolamin (Batrafen).
8. Léky jiných chemických skupin: přípravky kyseliny undecylenové (Undecin), močoviny, kyseliny salicylové, mléčné, octové, anilinová barviva.
9. Kombinované antimykotické masti a krémy (Mikozolon, Mikospor).

Atopická dermatitida/atopický ekzém
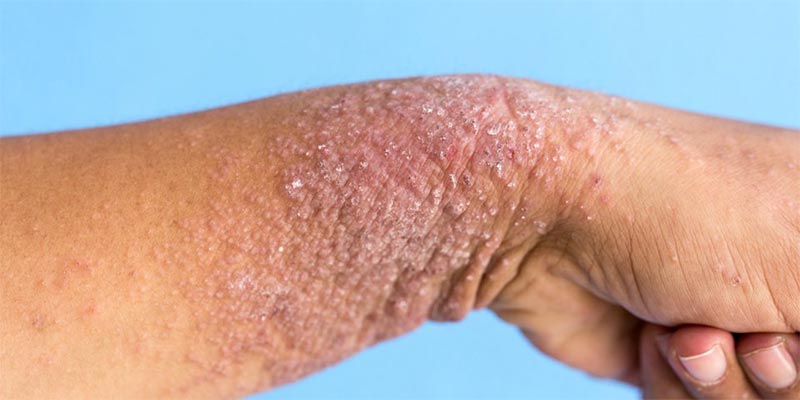
Atopická dermatitida (atopický ekzém) je zánětlivé onemocnění s chronickým průběhem, které se projevuje již v dětství a způsobuje nepříjemné příznaky, jako je svědění a šupinatění. Bílé skvrny se zpravidla vyskytují u lidí náchylných k alergickým procesům (bronchiální astma, potravinové alergie, alergická rýma). Léze mohou být lokalizovány po celém těle: na obličeji, krku, trupu, v podpaží na kůži, hýždích, ohybech paží a nohou a na pokožce hlavy.
Onemocnění je považováno za multifaktoriální, nejpravděpodobnější příčiny bílých skvrn u atopické dermatitidy jsou:
1) porušení ochranných mechanismů imunitního systému (defekty humorální a buněčné imunity) u malého dítěte;
2) známky patologie cyklického nukleotidového systému;
3) beta-adrenergní blokáda;
4) nedostatečná koncentrace biotinu v krvi.
Možnosti léčby bílých skvrn u atopické dermatitidy
Cílem terapie je:
A. snížení projevu příznaků ve formě skvrn s bílým okrajem;
b. prodloužení doby trvání remise;
C. zlepšení kvality života pacienta.
Při léčbě by se měly kombinovat nelékové a lékové metody.
Nemedikamentózní léčba je navržena tak, aby minimalizovala nebo zastavila vliv faktorů, které zhoršují průběh onemocnění, a to:
➤ vystavení alergenům (prach, zvířecí chlupy);
➤ chemické faktory (alergenní chemikálie pro domácnost);
Povinným přístupem k léčbě atopického ekzému je dieta. Dieta pro každého pacienta se vybírá individuálně v závislosti na jeho alergické anamnéze. Pokud standardní terapie nepřináší viditelné výsledky, používá se fototerapie.
Je známo, že při vzniku tohoto onemocnění hraje důležitou roli stresový faktor, proto se aktivně využívá skupinové psychické ovlivnění a různé relaxační techniky (psychoterapie).
Standardní medikamentózní léčba zahrnuje různé krémy, masti a pleťové vody, které obsahují zvlhčující složky. Léky první volby jsou lokální glukokortikoidy, k léčbě se používají i dehtové preparáty a při antibakteriální infekci se nasazují lokální antibiotika.
V léčbě atopického ekzému se široce používají následující léky:
1. Antihistaminika (Loratadin);
2. Antibakteriální (Vancomycin), pokud je kůže pacientů kolonizována S. Aureus
3. V případech těžké atopické dermatitidy se používají systémové imunomodulátory (Cyclosporin, Azathioprin) a glukokortikoidy. Na krátkou dobu se předepisuje prednisolon (perorální) nebo triamcinolon (intramuskulární).
4. Alergenová specifická imunoterapie se používá u souběžných alergických onemocnění – bronchiální astma, alergická rýma.

Bílé pihy (milia)
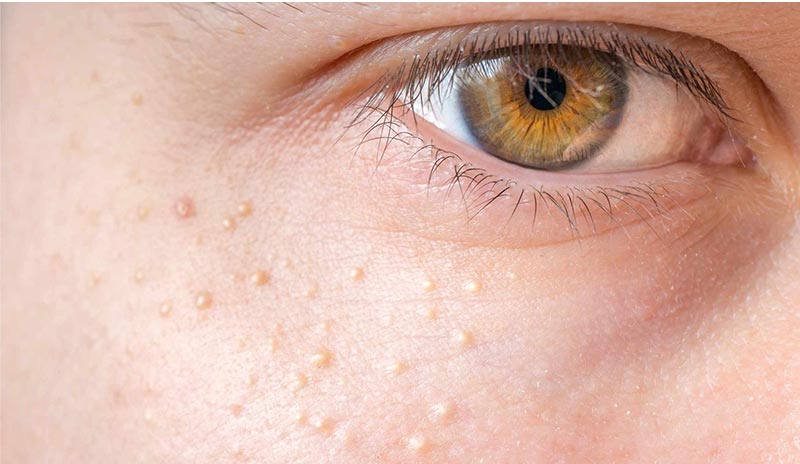
Milia (milia, bílé tečky, černé tečky, bílé pihy) – konvexní podkožní uzliny (bílé skvrny) malé velikosti, světlé barvy, kulatého tvaru s hladkými okraji, trápí hlavně teenagery. Připomínají husí kůži a skládají se z kombinace keratinu a podkožního tuku. Typickými lokalizacemi je oblast kolem očí, očních víček a T-zóna (místo nejtenčího epitelu). Zpravidla neexistují žádné příznaky.
Příčiny vzhledu:
➦ nadměrné vylučování kožního mazu;
➦ hyperandrogenní syndrom (zvýšené množství andregenů – mužských hormonů);
➦ hormonální dysfunkce (puberta a menopauza, endokrinologické patologie);
➦ ухудшение работы вегетативной нервной системы;
➦ porušení složek sekrece mazových žláz v důsledku špatné výživy (konzumace mastných, kořeněných, sladkých potravin);
➦ problémy ve fungování žlučového systému.
➦ mechanické poškození kůže.
➦ řada specifických onemocnění, jako je kožní porfyrie, tuberózní lupus;
Možnosti léčby
Základní metody léčby akné s bílým středem jsou chirurgické, a to:
– punkce bílé skvrny v lokální anestezii pomocí kyrety;
– expozice laserem (cysta a její obsah se vypaří vlivem vysoké teploty).
— proud nebo rádiové vlny (vystavení proudu o vysokém výkonu).

Hypomelanóza (sluneční skvrny)

Guttátová hypomelanóza nebo hypomelanóza ze slunečního záření je lokální pigmentační patologie způsobená narušenou obnovou melaninu v důsledku jeho zrychlené destrukce ultrafialovými paprsky. Symptomy jsou vyjádřeny ve formě lézí na kůži se sníženým obsahem melanocytů v dermis, což je vizuálně definováno jako zesvětlení s hladkými a jasnými obrysy. Onemocnění postihuje především ženy ve věku 30-40 let, a to i ty, které se výrazně neopalují.
Na vzniku onemocnění se významně podílí dědičný faktor. Je známo, že v dětství se hypomelanóza vyskytuje v přítomnosti lézí, jako je tumorózní sklerodermie nebo Waarderburgův syndrom. V posledně uvedené verzi se ohnisko hypopigmentace tvoří v oblasti hlavy a skládá se z oblastí bílé kůže pokryté blond vlasy nad čelem. Při delším kontaktu se slunečními paprsky (po opalování, pobytu v soláriu) se onemocnění zhoršuje.
Možnosti léčby
K léčbě bílých skvrn s hypomelanózou se používá kryomasáž, která stimuluje tvorbu melaninu, fotochemoterapie, která podporuje regeneraci kůže a medikamentózní léčba.
Použité léky:
– kortikosteroidy – volí se individuálně, injekce se aplikuje přímo do pigmentované oblasti,
– masti na bázi pimekrolimu (Elidel).
– lokální retinoidy (Differin)
– erytromycinová mast a další antibakteriální látky (v přítomnosti makulární hypomelanózy).

tuberózní skleróza
Tuberózní skleróza je závažné život ohrožující onemocnění přenášené autozomálně dominantně dědičným vzorem. Jedním z jeho projevů jsou hypopigmentální (bílé) skvrny o průměru 3-5 mm. Dalšími příznaky jsou oblasti „shagreenové kůže“, vláknité plaky na hlavě, mnohočetné retinální hamartomy atd. Onemocnění je doprovázeno tvorbou velkého množství nezhoubných nádorů v různých orgánech a systémech, včetně srdce, žaludku, jater, plic, endokrinního a nervového systému. Poškození nervového systému vede k epileptickým záchvatům, opožděnému vývoji a autismu.
Možnosti léčby bílých skvrn u tuberózní sklerózy
Kožní projevy onemocnění (bílé skvrny) jsou eliminovány v rámci celkové léčby onemocnění. Navzdory tomu, že toto onemocnění je obtížně léčitelné, lze jeho průběh zmírnit pomocí léčebných a chirurgických metod.
V terapii se používají antikonvulziva a antihypertenziva, různé chirurgické a protinádorové metody. U kožních lézí se používá mechanický peeling a laserový resurfacing kůže.

Závěry
Белые пятна на коже — не всегда повод для беспокойства. Большинство из них появляются и исчезают со временем, а правильный уход за кожей поможет быстро избавиться от такого несовершенства. Однако, если они сопровождаются такими симптомами как зуд, шелушение, жжение, гиперемия, быстро распространяются и не поддаются лечению в домашних условиях на протяжении длительного времени стоит обратиться к семейному врачу или дерматологу для постановки точного диагноза и получения адекватного лечения.
1. Ada S., Sabin S., Boztepe G. a kol. Žádný další účinek topického kalcipotriolu na úzkopásmovou UVB fototerapii u pacientů s generalizovaným vitiligem // Photodermatol. Photoimmunol. Photomed.— 2005.— 21 (2).— S. 79—83.
2. Ameen M., Exarchou V., Chu A.C. Lokální kalcipotriol jako monoterapie a v kombinaci s psoralenem plus ultrafialovým zářením A v léčbě vitiliga // Br. J. Dermatol – 2001. – 145 (3). – S. 476-479.
3. Baysal V., Yildirim M., Erel A., Kesici D. Je kombinace kalcipotriolu a PUVA účinná u vitiliga? // J. Eur. Akad. Dermatol. Venereol.- 2003.- 17(3).- S. 299-302.
4. Kubanova, A. A. Průvodce praktickou mykologií / A. A. Kubanova, N. S. Potekaev, N. N. Potekaev. – M.: Finanční vydavatelství „Business Express“, 2001. – S. 40–47.
5. Sergeev, A. Yu Plísňové infekce: Průvodce pro lékaře. 2. vyd. / A. Yu Sergejev, Yu. V. Sergeev. – M.: Nakladatelství BINOM, 2008. – S. 230–238.
6. Kozlovskaya, V. V. Detekce kvasinkovitých hub rodu Malassezia na kůži zdravých lidí a pacientů se seboroickou dermatitidou, seboroickou psoriázou a atopickou dermatitidou // Med. panoráma. – 2007. – č. 12(80). – S. 30–33. Belousová T.A. Tříselná dermatofytóza: etiologie, klinický obraz, moderní možnosti léčby. RMJ 2008; 23: 333: 1555–1558.
7. Lukasheva N.N. Vlastnosti klinické diagnostiky dermatofytózy. Conc Med (dermatologie) 2007; 2: 24-28.
8. Belousova T.A., Goryachkina M.V., Gryazeva T.M. Principy zevní terapie u dermatóz kombinované etiologie. Conc Med (dermatologie) 2011; 2: 16-20.
9. Ellis C., Luger T., Abeck D. a kol. International Consensus Conference on Atopic Dermatitis II (ICCAD II): klinická aktualizace a současné léčebné strategie. Br. J. Dermatol. květen 2003; 148 Suppl. 63:3–10.
10. Leung D. Patogeneze atopické dermatitidy // J. Allergy Clin. Immunol. – 1999. – V. 104 (Suppl.). – S. 99–108.
Pokud vás téma tohoto článku zajímá, vyjádřete svůj názor, zeptejte se nebo napište recenzi.
















